Statistique médicale 2024 de la FMH : faible densité de médecins de premier recours
Des services d’urgence surchargés, de longs délais d’attente et une diminution du temps passé au chevet des patientes et des patients sont autant de conséquences de la pénurie de personnel qualifié dans le secteur de la santé. Quelles sont les causes, les répercussions et les difficultés de cette pénurie ? Grâce à sa statistique annuelle et à ses indicateurs, la FMH offre une vue d’ensemble factuelle de l’activité des médecins en Suisse. En 2024, 42 602 médecins exerçaient en Suisse. Si l’on rapporte ce chiffre à la population, la Suisse connaît une densité médicale (4,1 équivalents plein temps [EPT] pour 1000 habitants) comparable à celle de ses voisins. Cependant, elle présente une densité de médecins de premier recours plutôt faible, de 0,8 EPT pour 1000 habitants. Or les soins de premier recours sont un facteur central pour la continuité d’une prise en charge globale. En outre, la part de médecins originaires de l’étranger (41,3 %) est bien supérieure à la moyenne des pays de l’OCDE, qui est de 19 %. Parmi les mesures urgentes à prendre pour assurer un nombre suffisant de personnel qualifié, garant d’une bonne prise en charge, citons la réduction de la charge administrative, l’augmentation du nombre de places d’études et de formation postgraduée ainsi que des moyens alloués à la formation des médecins, et le renforcement des soins de premier recours. La FMH s’engage de manière active auprès des milieux politiques et du grand public pour défendre une mise en œuvre rapide et durable de ces mesures.
Médecins en exercice
Selon la statistique médicale de la FMH, 42 602 médecins exerçaient en Suisse en 2024, dont 20 224 femmes et 22 378 hommes. La part des femmes ne cesse d’augmenter ; elle est désormais de 47,5 % (cf. Tableau 1). Par rapport à l’année précédente, le nombre total de médecins a augmenté de 1502 personnes (+ 1237 EPT), ce qui correspond à une augmentation de 3,7 %. L’âge moyen des médecins exerçant en Suisse se situe actuellement à 49,7 ans. Un quart des médecins en exercice est âgé de 60 ans ou plus. Les femmes médecins sont en moyenne plus jeunes (46,5 ans) que leurs collègues masculins (52,7 ans), ce qui s’explique par la part croissante de femmes parmi les personnes obtenant leur diplôme de médecin.
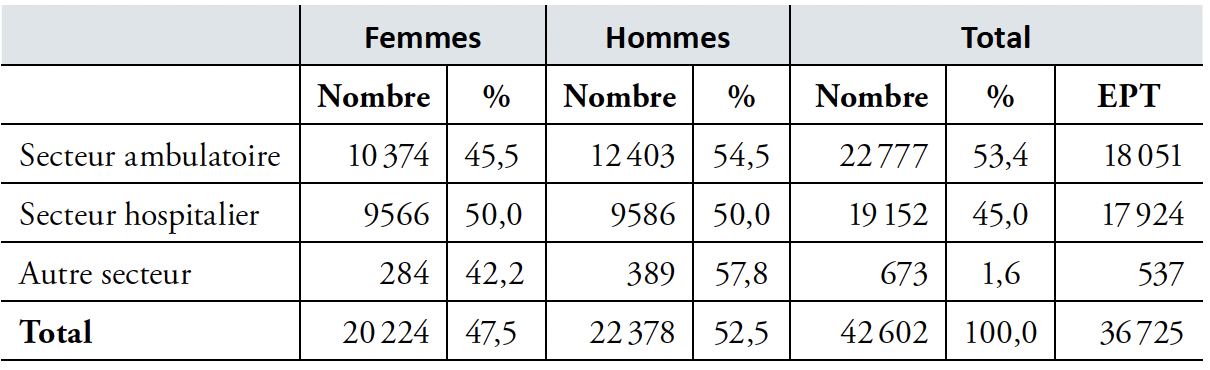
Tableau 1 : Nombre de médecins en exercice par sexe et par secteur (activité principale) en 2024 EPT : équivalent plein temps
La statistique médicale de la FMH
Publiée chaque année, la statistique médicale de la FMH fournit des informations détaillées sur la structure et l’évolution du corps médical en Suisse. Elle renseigne notamment sur la répartition des médecins dans les différentes spécialisations (p. ex. médecine interne générale, chirurgie, psychiatrie et psychothérapie), la répartition par âge et par sexe et dans les différentes régions de Suisse. Vous trouverez la statistique médicale 2024 de la FMH et de plus amples informations sur le site www.fmh.ch. La FMH propose également des évaluations spécifiques sur demande : ddq@fmh.ch / 031 359 11 11.
Pénurie en médecine de premier recours
La médecine de premier recours1 est un pilier central du système de santé. Elle contribue à la continuité d’une prise en charge médicale globale et permet d’assurer la coordination des soins de longue durée. Avec le vieillissement de la population et l’augmentation des maladies chroniques, les besoins en prestations médicales et infirmières augmentent également. Censés garantir un accès adapté aux prestations de santé à toutes les personnes vivant en Suisse, les soins de premier recours sont fortement touchés par cette évolution.
Malgré une augmentation du nombre absolu de médecins de premier recours, le nombre d’EPT (nombre de médecins convertis en postes à plein temps) stagne. Actuellement, la densité moyenne de médecins de premier recours pour 1000 habitants en Suisse est seulement de 0,8 EPT, la majorité des districts ne comptant que 0 à 0,8 EPT pour 1000 habitants (cf. Figure 1). Dans certaines spécialisations, comme la psychiatrie et psychothérapie (adultes et enfants), la demande de prestations médicales dépasse considérablement l’offre [1]. Si la densité médicale optimale peut varier en fonction des besoins et des systèmes régionaux, l’accès aux soins primaires est décisif. Or de nombreux indices et indicateurs laissent présager des pénuries dans ce domaine [2,3]. Dans certaines régions, les patients ont des difficultés à trouver un médecin de famille à proximité ou doivent attendre longtemps avant un rendez-vous. Les médecins de premier recours font état d’une charge de travail élevée et d’une atteinte de leurs limites de capacité [4,5]. Cette situation est également perceptible dans les services d’urgence, confrontés à l’augmentation du nombre de patients qui n’obtiennent pas de rendez-vous chez un médecin de famille [6,7]. Pour assurer aux patientes et patients des soins bien intégrés à proximité de leur domicile (en particulier dans les zones rurales), il est d’autant plus important de créer des conditions-cadres favorables, et notamment des modèles de travail modernes qui tiennent compte des évolutions sociétales en matière d’équilibre entre vie professionnelle et vie privée et de la satisfaction au travail. Des approches telles que le travail en cabinet de groupe et en réseau, la gestion de la charge de travail, l’allègement des tâches administratives, une numérisation adaptée aux besoins et des modèles de travail flexibles en font par exemple partie.
1Dans la statistique de la FMH, la médecine de premier recours recouvre tous les médecins en activité dont la spécialité principale est la médecine interne générale et la pédiatrie ainsi que les médecins praticiennes et praticiens, tous exerçant à titre principal dans un cabinet médical.
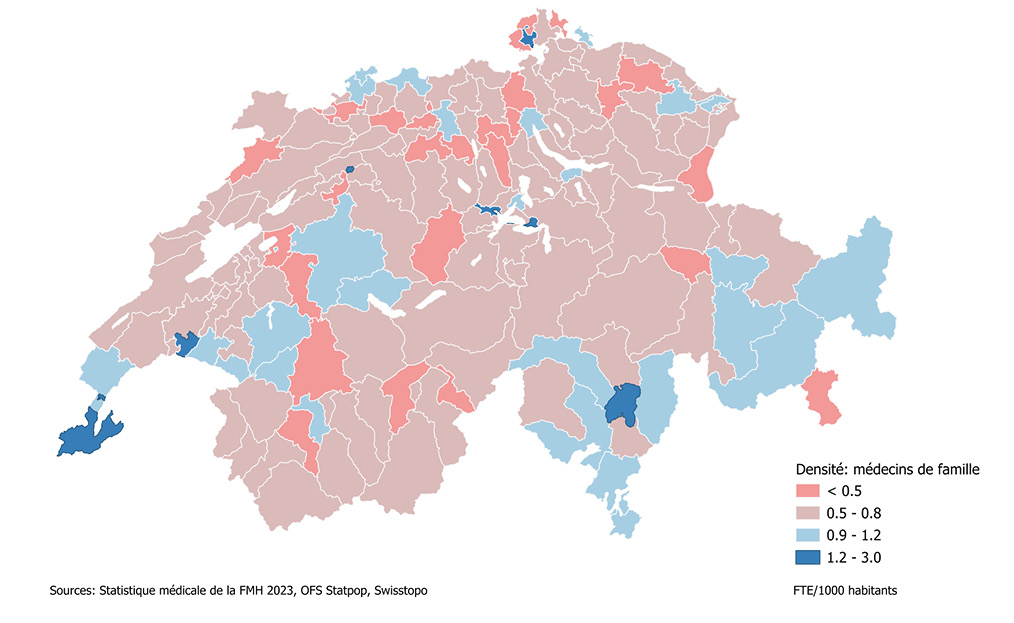
Figure 1 : Densité des médecins de premier recours (EPT pour 1000 habitants) par district en 2023. Les informations concernant les différentes disciplines peuvent être consultées sous : Statistique médicale de la FMH ou Indicateurs.
Moins de cabinets individuels, plus de temps partiel
Les médecins veulent de plus en plus exercer à temps partiel et dans des cabinets de groupe. Le modèle du cabinet individuel, souvent géré par des médecins avec des horaires de travail hebdomadaires très élevés, est en diminution [5]. En 2014, 57,2 % des médecins travaillaient en cabinet individuel, contre seulement 39,6 % aujourd’hui. La part des femmes exerçant dans des cabinets doubles ou de groupe est de 48,2 % (contre 37,1 % dans des cabinets individuels). Les hommes sont quant à eux plus nombreux à exercer dans des cabinets individuels (62,9 %) que dans des cabinets doubles ou de groupe (51,8 %).
De même, il est devenu plus rare de travailler 60 heures par semaine ou plus, comme c’était le cas par le passé. Au cours des dernières années, le taux d’activité a connu une baisse régulière. En 2014, le taux d’activité moyen était de 8,9 demi-journées par semaine ; actuellement, les médecins travaillent en moyenne 8,6 demi-journées par semaine. Notons cependant que chez les médecins, 1 EPT correspond à 50 heures par semaine, ce qui signifie qu’une demi-journée de travail comprend en moyenne 5 heures. Dans le secteur ambulatoire, le taux moyen (7,9 demi-journées) est inférieur de 1,5 demi-journée à celui du secteur hospitalier (9,4 demi-journées). Le taux d’activité moyen des femmes (7,6 demi-journées, tous groupes d’âge confondus), est nettement inférieur à celui de leurs collègues masculins (9 demi-journées) (cf. Figure 2).
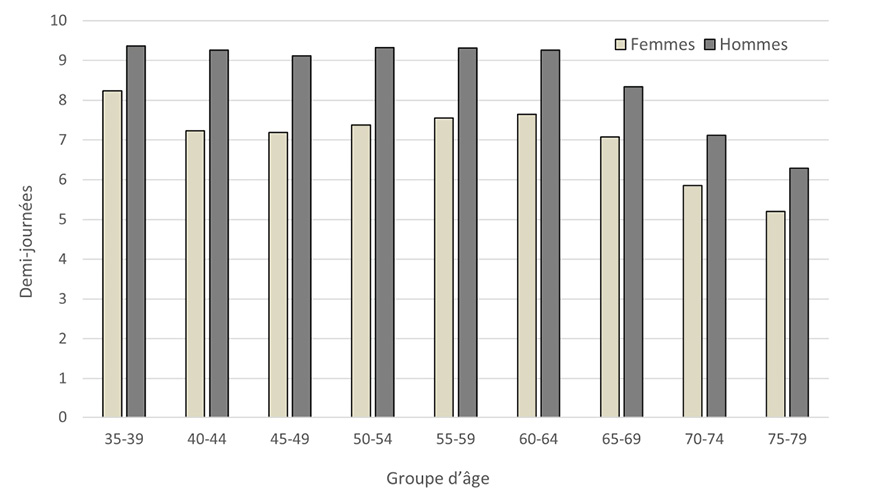
Figure 2 : Taux d’activité en nombre de demi-journées hebdomadaires par groupe d’âge en 2024. 1 demi-journée correspond à 4–6 heures de travail, 10 demi-journées par semaine correspondent à un plein temps de 50 heures.
Dépendance envers les médecins de l’étranger
En 2024, 17 580 médecins exerçant en Suisse (41,3 %) avaient suivi leurs études de médecine et obtenu leur diplôme à l’étranger. Cette proportion n’a cessé d’augmenter au cours des dernières années ; en 2014, elle était encore de 31 %. Avec 41,3 %, la Suisse se situe bien au-dessus de la moyenne de l’OCDE, qui est de 19 %. La plupart des médecins étrangers viennent d’Allemagne (49,4 %), suivie de l’Italie (9,7 %), de la France (7,1 %) et de l’Autriche (6 %).
Autant de médecins qui manquent ensuite dans le système de santé de leur pays d’origine. Plusieurs pays ont d’ores et déjà pris des mesures pour garder leur personnel qualifié ; il se peut donc qu’à l’avenir, la Suisse ait elle aussi plus de mal à couvrir ses besoins en main-d’œuvre qualifiée. Afin de réduire sa dépendance envers l’étranger et d’assurer durablement ses besoins en personnel médical qualifié, la Suisse doit investir de toute urgence dans un développement plus important de ses capacités de formation prégraduée et postgraduée et dans des conditions-cadres propices à maintenir les médecins dans la profession.
Recours aux solutions numériques
À elle seule, l’augmentation du nombre de médecins ne suffira cependant pas à combler le manque de personnel qualifié. Les solutions numériques et l’intelligence artificielle (IA) pourraient contribuer à la solution en déchargeant les médecins de certaines tâches administratives, en réduisant leur charge de travail et en leur permettant de consacrer plus de temps aux contacts personnels avec leurs patientes et patients [8,9]. L’IA pourrait réduire considérablement la charge administrative, que ce soit par la reconnaissance automatique de la parole, une documentation intelligente ou une planification optimisée des rendez-vous. Des systèmes comme DAX de Nuance (Microsoft) en sont de parfaits exemples [10]. Ils permettent aux médecins de se concentrer davantage sur leur mission principale et contribuent ainsi à les maintenir dans la profession. L’intégration de l’IA dans la pratique médicale quotidienne est un processus porteur d’avenir qui nécessite des moyens pour la formation et le financement et qui comporte de nouveaux défis. La gestion responsable des données exige qu’elles soient utilisées de manière éthique, économiquement rationnelle et dans le respect de la protection des données. C’est là qu’intervient la Charte suisse de littératie des données [11], en renforçant la prise de conscience de la compétence en matière de données et en soulignant son importance pour l’ensemble de la société.
Plus de diversité dans les fonctions dirigeantes
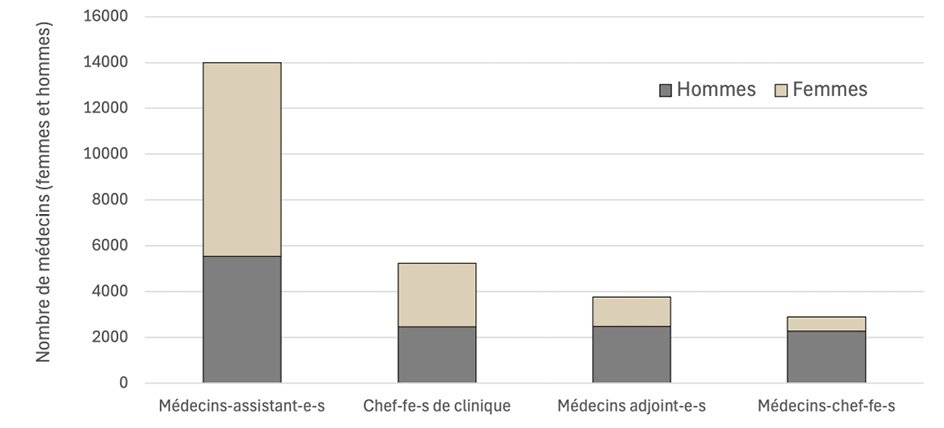
Dans les hôpitaux, les médecins en formation postgraduée constituent sans surprise le groupe le plus important et représentent environ 50,2 % de l’effectif. Parmi les médecins hospitaliers, 19,3 % occupent un poste de chef de clinique, 13,7 % de médecin adjoint et 8,7 % de médecin-chef. Le nombre de femmes diminue à mesure que l’on monte dans la hiérarchie (cf. Figure 3) : alors que leur part est prépondérante au niveau de la formation postgraduée (60,4 %), elle est encore de 52,9 % chez les chef-fe-s de clinique, puis de 34,1 % chez les médecins adjoint-e-s et de 18,4 % chez les médecins-chef-fe-s. Avec l’augmentation de la part des femmes parmi les médecins, leur présence a certes aussi augmenté ces dernières années dans les fonctions dirigeantes, mais elles sont encore nettement sous-représentées dans les fonctions de médecin adjoint et médecin-chef. Or la diversité et des structures d’équipe équilibrées garantissent des approches différentes et peuvent contribuer de manière essentielle à un traitement optimal. Compte tenu de la pénurie de personnel qualifié, l’égalité des chances est d’autant plus importante pour maintenir les femmes dans la profession. Différentes mesures sont indiquées pour promouvoir la proportion de femmes dans les fonctions dirigeantes : la conciliation entre vie professionnelle et vie familiale, une culture de travail respectueuse, la garantie de l’égalité des chances dans le processus de promotion, la poursuite d’une stratégie dans ce sens et sa communication vers l’extérieur, et un accent accru sur la diversité et l’inclusion.
La FMH soutient le programme de mentorat « Coach my Career » qui a pour mission de guider les jeunes médecins dans leur choix professionnel et de les aider à trouver une place intéressante à long terme dans le système de santé.
Il existe encore d’autres exemples dans ce sens, dont le programme « Aiming Higher » proposé par l’Université de Saint-Gall et qui aide les médecins-assistantes à planifier leur carrière et à renforcer leurs compétences personnelles et leur réseau.
Un système de santé durable
Les défis en matière de soins de santé sont nombreux et complexes. La garantie d’un nombre suffisant de personnel qualifié constitue le principal fondement d’une offre de soins optimale. Ce faisant, il faut continuer à placer les patientes et les patients au centre de la prise en charge et à mettre l’accent sur la valeur ajoutée. L’innovation, une numérisation utile, la coordination de l’offre de formation postgraduée en fonction des besoins, les soins intégrés, des conditions de travail modernes ainsi qu’une tarification appropriée et conforme à l’économie d’entreprise sont autant de mesures pouvant contribuer à contrer la pénurie de personnel qualifié.

Statistique médicale 2024 de la FMH : poster. N’hésitez pas à commander le poster illustré à l’adresse www.fmh.ch ou par courriel à ddq@fmh.ch.
Base de données
La statistique médicale de la FMH est établie en fin d’année (jour de référence : 31 décembre de l’année concernée). La banque de données de la FMH (n = 42 602) contient les caractéristiques principales de la démographie médicale telles que l’âge, le sexe, la nationalité et le lieu où les médecins exercent leur profession. La statistique médicale présente des lacunes en ce qui concerne les médecins en formation postgraduée (env. 8000 personnes) en raison du manque d’indications dans la banque de données de la FMH et dans les autres banques de données telles que le registre des professions médicales (MedReg) ou les listes de membres affiliés aux conventions TARMED qui doivent être croisées avec la banque de données de la FMH (p. ex. pas d’adresse valable pour le lieu de travail). L’indication du nombre total et de l’âge des 15 681 médecins en formation est tirée du logbook électronique de l’ISFM (un outil servant à saisir les activités de formation postgraduée). Les analyses démographiques de la statistique médicale de la FMH comptent 39 % des médecins en formation. Environ 95 % des médecins ayant terminé leur spécialisation sont recensés dans la statistique médicale.
Les données concernant l’activité professionnelle (taux d’activité, structure des cabinets, etc.) reposent sur les données autodéclarées recueillies au moyen d’un questionnaire sur le portail des membres myFMH (échantillon myFMH). En 2024, l’échantillon myFMH contenait les données de plus de 21 634 médecins, qui ont été comparées aux données de l’ensemble de la population de médecins en exercice en Suisse (sexe et secteur). On a ainsi constaté que le secteur hospitalier et les femmes du secteur hospitalier étaient sous-représentés dans l’échantillon (différence > 10 % par rapport à l’ensemble de la population). Pour minimiser ce biais, les chiffres par secteur et par sexe ont été analysés séparément ou pondérés en conséquence.
Références
- Boss C., Broschinski S. (2024). Sie sind der 16. Psychiater, den ich anrufe, Tagesanzeiger. 03.12.2024.
- Weber A. (2024). In der Schweiz fehlen Tausende Hausärzte – wir zeigen, wo, NZZ. 22.02.2024.
- Zeller A., Giezendanner S. (2020). 4e enquête Workforce : les résultats. Primary and Hospital Care, 2020 ; 20 (11): 325-328.
- Trezzini B., Meyer B. (2024). Conséquences de l’environnement de travail difficile des médecins. Bulletin des médecins suisses, 2024 ; 45-46.
- Pahud O. (2019). Médecins de premier recours – Situation en Suisse et en comparaison internationale. Analyse de l’International Health Policy (IHP) Survey 2019 de la fondation américaine Commonwealth Fund sur mandat de l’Office fédéral de la santé publique (OFSP) (Obsan Rapport 15 / 2019). Neuchâtel : Observatoire suisse de la santé.
- Bingisser R. (2024). Fehlender ärztlicher Nachwuchs ? Synapse, 2024 ; 2.
- Haldimann L., Merçay C. (2024). Le recours aux services d’urgence ambulatoires. Évolution de 2017 à 2022 et impact du COVID-19. Obsan Bulletin 10 / 2024.
- Künstliche Intelligenz in der ambulanten Versorgung - Trends, Chancen und Potenziale für das deutsche Gesundheitswesen (2024). Gesundheitsstadt Berlin, 2024.
- Oikonomou EK, Khera R. (2024). Artificial intelligence-enhanced patient evaluation: bridging art and science. Eur Heart J. 2024 ; 45 (35) : 3204-3218.
- https://news.nuance.com/2024-01-18-Nuance-Announces-General-Availability-of-DAX-Copilot-Embedded-in-Epic,-Transforming-Healthcare-Experiences-with-Automated-Clinical-Documentation
- Académies suisses des sciences (2024). Charte suisse de littératie des données https://akademien-schweiz.ch/fr/themen/culture-scientifique/data-literacy-charta/
Glossaire (par ordre alphabétique)
Activité principale
Est considéré comme activité principale le secteur dans lequel le médecin exerce la majeure partie de son activité (secteur ambulatoire, hospitalier ou autre).
Autre secteur
Font partie d’un autre secteur les activités de médecins ne relevant ni du secteur ambulatoire ni du secteur hospitalier, p. ex. les médecins engagés par des assurances, par l’administration publique (cantonale / fédérale) ou par l’industrie.
Cabinet double ou de groupe
Utilisation d’appareils, d’équipements ou de locaux par deux ou plusieurs médecins.
Cabinet individuel
Utilisation d’appareils, d’équipements ou de locaux par un seul médecin.
Canton
Le canton pris en compte est celui dans lequel le médecin exerce son activité principale. S’il n’a rien indiqué à ce sujet, c’est le canton de l’adresse de contact qui est pris en compte.
Discipline principale
La discipline principale d’un médecin correspond au titre de spécialiste dans le cadre duquel il exerce la majeure partie de son activité médicale (d’après son autodéclaration et les règles prédéfinies).
Médecins du secteur ambulatoire, du secteur hospitalier ou d’un autre secteur
Médecins qui exercent leur activité principale dans le secteur ambulatoire, le secteur hospitalier ou un autre secteur.
Médecins en exercice
Les médecins en exercice correspondent aux personnes qui ont terminé avec succès leurs études universitaires en médecine (avec ou sans formation postgraduée) et qui exercent dans le secteur ambulatoire, dans le secteur hospitalier (y c. les médecins-assistants) ou dans un autre secteur (p. ex. administration, assurances) (source : OFS).
Secteur ambulatoire
Font partie du secteur ambulatoire les consultations données et les soins dispensés par des médecins en cabinet individuel ou de groupe. Les patients sont généralement traités de manière ambulatoire ou à leur domicile (visites à domicile). Font également partie du secteur ambulatoire les activités des médecins consultants privés dans les hôpitaux ou dans des dispensaires, des infirmeries ou des établissements analogues attachés à des entreprises, des écoles, des homes pour personnes âgées, des organisations syndicales et des confréries (source : OFS). Cela vaut p. ex. pour les médecins exerçant en cabinet.
Secteur hospitalier
Font partie du secteur hospitalier les traitements médicaux, diagnostics, soins, interventions chirurgicales, analyses, services d’urgence et activités de formation prégraduée, postgraduée et continue, etc., dans les hôpitaux. Font également partie du secteur hospitalier les foyers protégés avec un encadrement social 24 h sur 24 accueillant des enfants, des personnes âgées et des groupes de personnes dont l’autonomie est limitée (source : OFS).
Taux d’activité
Le taux d’activité est indiqué en demi-journées. Une demi-journée correspond à un volume de travail de 4 à 6 heures. Un équivalent plein temps correspond à env. 50 heures par semaine.