Quelles sont les prévisions en matière de numérisation ?

La numérisation dans le secteur suisse de la santé se trouve à un tournant décisif. Alors que les dossiers informatisés sont utilisés par environ 80 % des médecins, le dossier électronique du patient (DEP) reste un sujet controversé, avec un taux d’utilisation inférieur à 1 % parmi les assurés [1,2]. L’écart entre les progrès de la numérisation au sein des institutions et la mise en réseau intersectorielle illustre bien la complexité de la transformation numérique. Pour faire progresser la numérisation, les opportunités et les risques doivent être soigneusement évalués, tant pour le corps médical que pour la population. Le corps médical pourrait tirer profit d’une simplification des processus de travail et de l’échange d’informations, et la population d’une mise à disposition sécurisée de ses données de santé par les professionnels de la santé. Parmi les risques et les défis, on peut citer la protection des données, la question des droits d’accès, les coûts, les aspects juridiques et pratiques.
Comme chacun sait, un baromètre ne fait pas la pluie ni le beau temps, il mesure simplement la pression atmosphérique. De la même manière, le Baromètre suisse de la cybersanté ne fournit pas de solutions, mais des informations permettant de faire le point et d’établir des prévisions. Alors, où en sommes-nous aujourd’hui ?
La situation actuelle
La Suisse occupe la 14e place sur 17 pays étudiés dans le Digital Health Index allemand ; il y a donc clairement un retard à rattraper [3]. Malgré un secteur informatique très actif, doté d’un grand savoir-faire, et des compétences numériques élevées au sein de la population, il manque un cadre général pour structurer le passage au numérique. Dans la pratique quotidienne, nous le remarquons principalement dans le domaine de l’échange de données ou de la migration vers un autre logiciel de cabinet médical.
Le programme DigiSanté de la Confédération (2025–2034), qui comprend 50 projets visant à promouvoir la transformation numérique, est largement méconnu du corps médical : 85 % des médecins interrogés n’en ont jamais entendu parler [1]. Parallèlement, le Baromètre suisse de la cybersanté 2025 montre que 80 % des médecins gèrent les dossiers médicaux de manière entièrement numérique [1,4], et que le corps médical n’est donc pas fermé à la numérisation. Lorsque les solutions sont adaptées à la pratique et qu’elles ont un sens, la numérisation est bien acceptée.
Statu quo et problèmes d’acceptation du DEP
Le succès rencontré par les dossiers informatisés ne peut toutefois pas être transposé au DEP. Seuls 16 % des médecins utilisent le DEP : 20 % des médecins hospitaliers et 15 % des médecins en cabinet [1]. L’inscription au DEP est motivée à 42 % par les exigences légales, tandis que seulement 33 % des médecins qui ont opté pour le DEP citent l’amélioration de la prise en charge des patients comme motif principal [1]. Ce scepticisme se reflète également dans le taux de recommandation : seuls 21 % des médecins installés recommandent activement le DEP à leurs patients, contre 44 % des médecins hospitaliers [1].
Des perspectives différentes entre hôpitaux et cabinets
Alors que les hôpitaux acceptent le DEP comme partie intégrante de leur infrastructure, conformément aux exigences légales, les médecins exerçant en cabinet n’y voient guère de valeur ajoutée. Les critiques portent notamment sur le manque d’intégration dans l’activité médicale quotidienne. Les données relatives à la médication et aux ordonnances ainsi que les résultats d’analyses de laboratoire sont considérés comme prioritaires, mais ne font pas l’objet d’un échange entre les différents systèmes [1]. Faute d’intégration en profondeur dans les logiciels des cabinets médicaux, la convivialité constitue un autre problème de taille.
Opportunités et potentiel de la numérisation
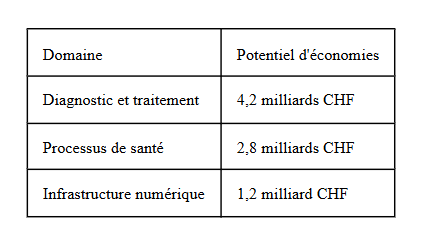
Pourtant, la numérisation pourrait permettre d’améliorer considérablement l’efficacité médicale et économique. Selon une étude de McKinsey, la numérisation permettrait d’économiser 8,2 milliards de francs par an, soit environ 11,8 % des dépenses de santé considérées [4]. Le tableau 1 présente le potentiel d’économies par domaine.
La sécurité des patients pourrait également être encore améliorée et la collaboration interdisciplinaire simplifiée. Le DEP permet d’accéder aux données importantes en cas d’urgence et peut aider à réduire les erreurs de médication ; 79 % des professionnels de la santé considèrent qu’il s’agit d’un avantage essentiel [1]. Mais dans le même temps, le travail en réseau avec les cliniques de rééducation, les établissements médico-sociaux ou les sages-femmes reste très faible [1].
Défis et obstacles
Alors que la population exprime des craintes quant aux potentiels abus et fuites de données, le corps médical semble avoir relativement confiance dans le DEP [1,4]. Considéré comme un complément utile en cas d’urgence, ce dernier n’est toutefois guère intégré dans l’activité médicale quotidienne en raison de ses difficultés pratiques [1,4].
Les critiques portent aussi sur les obstacles techniques et organisationnels comme l’interopérabilité, avec l’absence d’interfaces entre les logiciels des cabinets, les systèmes informatiques hospitaliers et le DEP [1]. De plus, les personnes interrogées déplorent le manque de normes, 70 % des responsables informatiques des hôpitaux estimant que les normes de cybersanté ne sont pas ou peu avancées [1]. Le financement est également considéré comme un défi important [1].
Le scepticisme des médecins installés vis-à-vis du DEP est résumé dans le tableau 2.
Où peut-on agir, selon le Baromètre de la cybersanté ?
Les médecins pourraient bénéficier d’ateliers pratiques sur l’utilisation du DEP, en particulier pour les patientes et patients atteints de maladies chroniques. La collaboration intersectorielle (p. ex. gestion de la médication) devrait aussi être encouragée, sans oublier l’aspect pratique, qui revêt également de l’importance et qui ne pourra être amélioré qu’en associant les médecins au développement du DEP.
Sur le plan politique, contrairement à l’ancienne structure décentralisée, une centralisation au niveau fédéral est actuellement préconisée pour la mise en œuvre du DEP, afin de garantir l’infrastructure [1].
Les coûts doivent être clairement répartis entre la Confédération et les cantons, comme le prévoit le projet de révision de la loi sur le dossier électronique du patient [1].
À long terme, il s’agit de donner la priorité à l’interopérabilité, en particulier pour les données de médication et les résultats de laboratoire mais aussi pour les autres résultats d’analyses ou encore les plans de vaccination [1]. Enfin, l’introduction d’un espace national pour les données de recherche est soutenue par 65 % des médecins, à condition que les patientes et les patients puissent consentir à l’utilisation de leurs données [1].
Conclusion : travaillons ensemble !
La transition numérique du système de santé ne se fera pas d’elle-même, mais nécessite des actions concrètes. Alors que les dossiers informatisés sont déjà intégrés dans pratiquement tous les cabinets médicaux, l’interopérabilité des systèmes représente un défi important. Même le DEP, dans sa forme actuelle, n’a pas eu un grand impact jusqu’à présent. Le Baromètre suisse de la cybersanté fait clairement état d’une acceptation plutôt faible du DEP, non pas en raison d’un refus de la numérisation, mais de réserves justifiées et surtout d’un manque d’adéquation pratique. L’idée à la base du DEP, et notamment la volonté de rendre les systèmes interopérables afin de garantir une prise en charge sûre et aussi efficace que possible, va incontestablement dans le sens du corps médical. Mais pour cela, il faut que tous les acteurs – corps médical, monde politique et patients – œuvrent ensemble pour des solutions adaptées à la pratique bénéficiant d’un financement adéquat.
La lecture du Baromètre suisse de la cybersanté est passionnante, car elle permet de suivre les tendances au fil des années à l’aide de statistiques illustrées par des graphiques. Il vaut donc la peine d’y jeter un coup d’œil rapide comme de se lancer dans une lecture approfondie !